
补体(complement,C)是存在于正常人或动物血清中的一组与免疫相关并具有酶活性的球蛋白。早在19世纪末,Charles Bordet即证实,在特异性抗体存在下,新鲜血清中含有一种能引起细菌或红细胞溶解、对热不稳定的成分,这种血清蛋白成分能协助和补充特异性抗体介导的免疫溶菌、溶血作用,故称为补体。目前已知补体是由近40种可溶性蛋白和膜结合蛋白组成的多分子系统,其中包括直接参与补体激活的各种补体固有成分、调控补体激活的各种灭活因子和抑制因子及分布于多种细胞表面的补体受体等,故称为补体系统(complement system)。在正常生理情况下,多数补体成分以非活化形式存在。在补体系统激活过程中,可产生多种生物活性物质,引起一系列生物学效应,参与机体的抗微生物防御反应,扩大体液免疫效应,调节免疫应答。同时,也可介导炎症反应,导致组织损伤。
根据补体系统各成分的生物学功能,可将其分为三类:补体系统的固有成分;调控补体系统活化的成分;分布于多种细胞膜上的补体受体分子。根据WHO命名委员会对补体各成分的命名,通常把参与经典途径的固有成分,以符号“C”表示,按其发现的顺序分别称为C1,C2,…C9,其中C1由C1q、C1r和C1s三个亚单位组成。替代途径的补体成分以因子命名,用大写英文字母表示,如B因子、D因子、P因子等。补体调控蛋白则根据其功能命名,如C1抑制物,C4结合蛋白等。对于补体受体,则以其结合对象来命名,如C1qR、C5aR,各种C3片段的受体则用CR1、CR2、…CR5表示。补体活化的裂解片段一般在该成分的符号后附加小写字母表示,如C3a、C3b,小片段用a,大片段用b,但C2相反,即C2a为大片段,C2b为小片段。具有酶活性的成分或复合物在其符号上加一横线表示,如C1、C3bBb,已失活的补体成分则在其符号前冠以“i”(inactivated的首字母)表示,如iC3b。
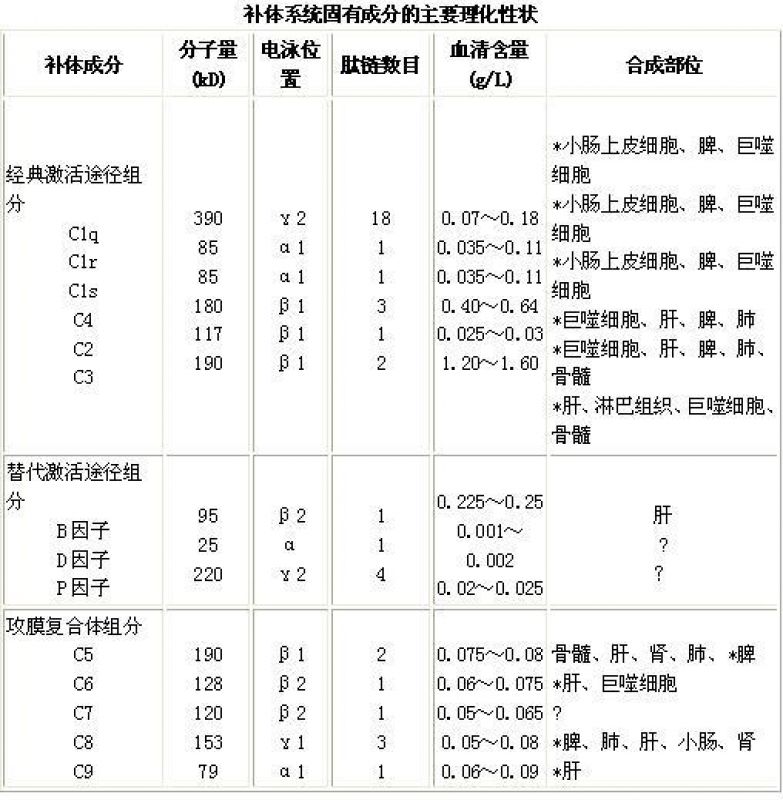
补体系统各成分的化学组成均为糖蛋白,多数为β球蛋白,少数几种属α或γ球蛋白,分子量在25~390 kD之间。补体在血清中的含量约为4 g/L,其中C3含量最高,高达1.2 g/L,约为补体总量的1/3,D因子含量最低,仅为0.001~0.002 g/L。不同动物血清的补体含量各有差异,豚鼠血清中补体含量丰富,故实验用的补体多取自豚鼠新鲜血清。人类胚胎发育早期即可合成补体各成分,出生后3~6个月达到成人水平。补体系统各固有成分分别由肝细胞、巨噬细胞、小肠上皮细胞及脾细胞等产生。
 |
| 补体系统 |
补体系统各成分多以非活化状态存在于血清和体液内。补体系统的激活是在某些激活物质的作用下,各补体成分按一定顺序,以连锁的酶促反应方式依次活化,并表现出各种生物学活性的过程,故亦称为补体级联(complement cascade)反应。补体系统的激活主要有两条途径,从C1q开始激活的途径称为经典途径(classical pathway)或传统途径;从C3开始激活的途径称为替代途径(alternative pathway)或旁路途径。参与两条途径的前段反应过程的补体成分各异,而参与末段反应过程的成分则是相同的。
一、经典激活途径
参与补体经典(传统)激活途径的固有成分包括C1~C9。按其在激活过程中的作用,可人为地分成三组,即识别单位(C1q、C1r、C1s)、活化单位(C4、C2、C3)和膜攻击单位(C5~C9)。经典途径的主要激活物质是特异性抗体(IgG或IgM)与相应抗原结合所形成的免疫复合物(immune complex,IC)。除此之外,其他一些非免疫因素如葡萄球菌A蛋白(SPA)、C反应蛋白(CRP)、变性DNA、某些RNA病毒包膜蛋白、胰蛋白酶、纤溶酶等也能直接激活经典途径。
经典途径的激活过程按其反应性质可分为下列三个阶段。
(一)识别阶段
即C1识别IC而活化形成C1酯酶的阶段。C1是由一个C1q分子和两个C1r和两个C1s分子组成的大分子蛋白复合物。其中C1q起识别作用,C1r和C1s发挥催化作用。C1q是最大的补体成分,由6个相同的亚单位共价结合成对称的六聚体,每个亚单位又由A、B、C三条肽链盘绕而成,其羧基端为球形结构,呈辐射状排列,构成C1q分子的头部,是C1q与Ig的Fc段结合的部位。C1r和C1s均为单链蛋白质,在Ca2+存在下,它们以C1s-C1r-C1r-C1s的顺序连接成四聚体,缠绕于C1q分子辐射状排列的6个头部之间。
抗体与抗原的结合,导致抗体分子的构型改变,使Fc段上的补体结合部位(IgG的CH2区或IgM的CH3区)暴露出来,C1q分子识别并与之结合后,发生构象改变,使C1r活化成为具有酶活性的C1r,后者进而激活C1s,从而形成具有丝氨酸蛋白酶活性的C1复合物,即C1酯酶,其天然作用底物为C4和C2。每一个C1q分子必须同时与两个或两个以上Ig的Fc段结合,才能启动补体系统的活化。由于IgM分子为五聚体,至少可同时提供5个Fc段的补体结合点,故一个五聚体的IgM分子与抗原结合即可有效地启动经典途径。IgG分子为单体,与抗原结合则需两个相邻的IgG分子共同与C1q桥联,才能使C1活化。C1q只能与IgM的CH3区、IgG的CH2区结合,而且对IgG亚类的亲和力不同,依次为IgG3>IgG1>IgG2。IgG4和IgA、IgE、IgD等不能通过经典途径激活补体。
(二)活化阶段
活化的C1依次裂解C4、C2形成具有酶活性的C3转化酶(C4b2a),后者进一步裂解C3并形成C5转化酶(C4b2a3b)。此即经典途径的活化阶段。C4分子由α、β、γ三条肽链经二硫键连接而成。C1裂解C4,产生两个片段,小分子片段为C4a游离于液相,具有过敏毒素活性,大分子片段为C4b,在C4b的α链断端面上暴露出一个高度不稳定的膜结合位点,可与邻近细胞表面的蛋白质或多糖共价结合,使补体活化稳定而有效地进行。未能与膜结合的C4b在液相中很快被灭活。
C2为单链多肽,在Mg2+存在下,C2与结合在细胞膜上的C4b结合,继而被C1裂解为大分子的C2a和小分子的C2b。C2b释放入液相,C2a则与邻近结合在细胞表面的C4b结合,形成稳定的C4b2a复合物,此即经典途径的C3转化酶(C3 convertase)。C4b2a中的C4b可与C3结合,由C2a裂解C3。
C3是C3转化酶的天然底物,在补体系统激活的两条途径中起中心和枢纽作用。C3是由二硫键连接的两条肽链组成,α链较长,分子量为115 kD;β链较短,分子量为70 kD。在α链上有两个酶的裂解部位,第一个部位在近N端,可被C3转化酶裂解为C3a和C3b两个片段。第二个裂解部位为C3b灭活因子(I因子)的作用点(图4.2)。C3b在I因子和H因子的作用下可逐级裂解成iC3b、C3c、C3d、C3dg、C3f、C3g等片段。
在激活过程中,小片段C3a游离在液相中,具有过敏毒素作用。大片段C3b与细胞膜上的C4b2a共价结合,形成C4b2a3b三分子复合物,即C5转化酶。
(三)膜攻击阶段
此阶段形成攻膜复合体(membrane attack complex,MAC),导致靶细胞溶解的过程。C5是C4b2a3b的天然底物,受其作用而裂解成C5a、C5b两个片段。C5a游离于液相,具有过敏毒素和趋化作用;C5b首先与C6结合成C5b6复合物,继而与C7结合形成C5b67三分子复合物,并通过C7上的疏水片段插入靶细胞膜脂质双层结构中。膜上的C5b67复合物对C8具有高亲和力,C8结合到此复合物上,并通过其γ链插入靶细胞膜中,使C5b678复合物牢固地粘附在靶细胞膜上。C5b678复合物作为C9的受体,能催化C9聚合。C9是一种有聚合倾向的糖蛋白,它与C5b678结合并进行环状聚合,结果共同组成1个大分子量的攻膜复合体(MAC)。MAC是由一个C5b678复合物与12~15个C9分子组成的管状复合体,此复合体贯穿整个靶细胞膜,成为内经约11nm的跨膜孔道。MAC的形成使靶细胞膜失去通透屏障作用,电解质从细胞内逸出,水大量内流,细胞膨胀而溶解。此外,MAC嵌入靶细胞膜,亦可因致死量的钙离子被动透入细胞内,而导致不依赖渗透压作用的细胞死亡。
二、替代激活途径
替代途径(alternative pathway)亦称旁路途径,与经典途径的不同之处主要是越过C1、C4、C2三种成分,直接激活C3,然后完成C5~C9的激活过程。参与这一激活途径的补体成分除C3、C5~C9外,还包括B、D、P、H、I等因子。替代途径的激活物质主要是细菌细胞壁成分即脂多糖、肽聚糖、磷壁酸、酵母多糖,尚有凝聚的IgA及IgG4、眼镜蛇毒等物质。这些物质实际上是提供了使补体激活级联反应得以进行的接触表面。
(一)C3b和C3转化酶(C3bBb)的形成
在生理条件下,血清中的C3可受蛋白酶等作用,缓慢、持续地产生少量的C3b,释入液相中的C3b迅速被I因子灭活。在Mg2+存在下,B因子可与C3b结合形成C3bB复合体。体液中同时存在着无活性的D因子和有活性的D因子(B因子转化酶)。D因子作用于C3bB,可使此复合物中的B因子裂解成Ba和Bb两个片段,前者游离于液相,后者形成C3bBb,即替代途经的液相C3转化酶。C3bBb可不断裂解C3产生低水平的C3b,但实际上此酶很不稳定,且效率低。C3bBb可与正常血清中活化的P因子(备解素)结合成C3bBbP,而使其趋于稳定,半衰期延长。体液中存在的H因子可置换C3bBb复合物中的Bb,使C3b与Bb解离,解离或游离的C3b立即被I因子灭活。因此,在生理情况下,I因子和H因子控制着液相中的C3bBb,使之保持在很低的水平,避免C3大量裂解和后续补体成分的激活。但是,这种C3的低速度裂解和低浓度C3bBb的形成,对补体的激活具有重要意义,可认为是生理情况下的准备阶段。
(二)C5转化酶的形成
替代途径的激活在于激活物质(细菌脂多糖、酵母多糖等)的出现。目前认为,激活物质的存在为C3b或C3bBb提供了不易被I因子、H因子灭活的保护性微环境,使替代途径从缓和进行的准备阶段过渡到正式激活阶段。结合于细胞表面的C3bBb或C3bBbP,即固相C3转化酶,可使C3大量裂解,并与其裂解产物C3b结合形成多分子复合物C3bBb3b,此即替代途径的C5转化酶,其作用类似经典途径的C4b2a3b。C5转化酶一旦形成,其后续激活过程及效应与经典途径完全相同,即进入C5~C9的激活阶段,形成MAC,导致靶细胞溶解。
(三)补体激活的放大
替代途径的激活过程也是补体系统的一个重要放大机制。因此在有激活物质存在的情况下,C3bBb?能不断地裂解C3,产生更多的C3b分子,C3b又可在B因子、D因子参与作用下合成更多的C3bBb,继而进一步使C3裂解产生C3b。这样,C3b既是C3转化酶的组成成分,又是C3转化酶的作用产物,由此形成了替代途径的正反馈放大环路,称为C3b正反馈环或称C3b正反馈途径。此外,经典途径激活产生的C3b也能启动替代途径,替代途径C3转化酶对经典途径也起放大作用。
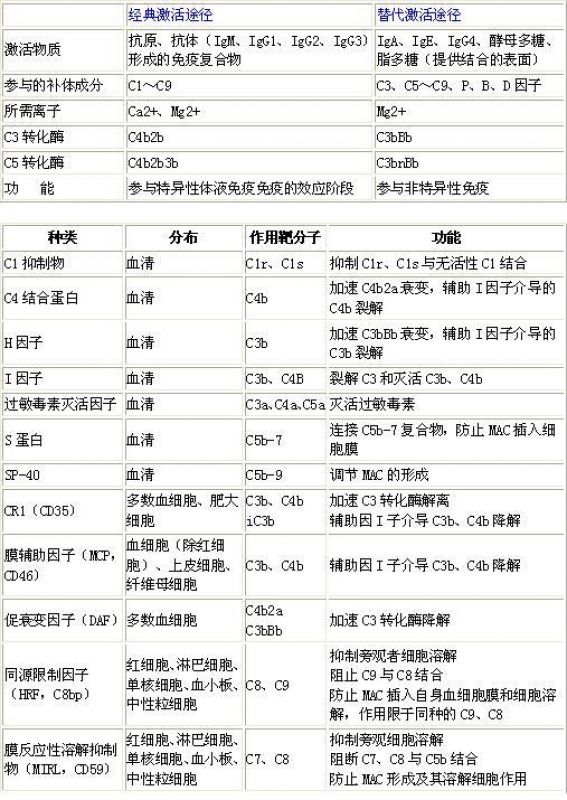
三、两条激活途径的比较
补体的两条激活途径既有共同之处,又有各自的特点。就两者的溶细胞效应和特异性程度而言,替代途径虽然不及经典途径,但是,替代途径有着广泛的激活物质,可直接活化替代途径,并具有自身放大效应,特别是初次感染或感染早期,在没有特异性抗体或量很少的情况下,对机体的自身稳定和防御原发性感染有着重要意义。而经典途径常在疾病的持续过程中发挥作用,一旦被活化,即可通过放大途径进一步激活替代途径。所以,在体内生理条件下,两条途径是密切相连的,两者都以C3活化为中心。
 |
| 补体系统 |
补体系统的激活反应在体内受到一系列调节机制的严格控制,以保持补体系统激活与灭活的动态平衡,防止补体成分过度消耗和对自身组织的损伤。这是机体自身稳定功能的主要表现之一。补体系统激活的调控可通过补体自身衰变以及体液中和细胞膜上存在的各种调节因子来实现。当这些调节因子缺陷时,就会引起相应的临床病症。
(一)自身衰变的调节
补体系统活性成分的自身衰变(decay)是补体自身控制的重要机制。补体活化片段C4b、C3b、C5b极不稳定,若不与细胞结合,很快就会失去活性;两条激活途径中的C3转化酶(C4b2a、C3bBb)和C5转化酶(C4b2a3b、C3bnBb)均易衰变失活,从而限制了后续补体成分的连锁反应。
(二)调节因子的作用
体内存在多种可溶性以及膜结合的补体调节因子,它们以特定方式与不同的补体成分相互作用,使补体的激活与抑制处于精细的平衡状态,从而既防止对自身组织造成损害,又能有效地杀灭外来微生物。调节蛋白的缺失有时是某些疾病发生的原因。目前已发现的补体调节蛋白有十余种,按其作用的特点可分为三类:防止或限制补体在液相中自发激活的抑制剂;抑制或增强补体对底物正常作用的调节剂;保护机体组织细胞免遭补体破坏作用的抑制剂。
补体受体(complement recepter,CR)是表达于细胞表面能与某些补体成分或补体片段特异性结合的糖蛋白分子。补体系统激活后所产生的一系列生物效应大多是通过补体受体介导的。另外,补体受体对补体活化也可产生调节作用。不同类型的细胞可具有不同的补体受体,其表达数量也有所不同。
1. CR1(CD35) 广泛分布于各种血细胞、树突状细胞、肾小球上皮细胞,其配体为C3b/C4b(高亲和力)及iC3b和C3c(低亲和力)。CR1的主要功能有:抑制补体激活:协助I因子裂解C3b和C4b;调理吞噬:中性粒细胞和单核-巨噬细胞上的CR1,可与结合在细菌或病毒上的C3b结合,以促进吞噬细胞的吞噬作用;促进免疫复合物清除:免疫复合物与红细胞上的CR1结合,被携带至肝、脾等处加以清除。
2. CR2(CD21) 主要分布于B细胞、树突状细胞和鼻咽部上皮细胞表面,其配体为iC3b和C3dg,CR2也是EB病毒结合部位。CR2的主要功能是调节B细胞增殖、分化、记忆和抗体产生。此外,作为EB病毒受体,与传染性单核细胞增多症、Burkitt淋巴瘤或鼻咽癌的发生密切相关。
3. CR3(CD11b) 主要表达于中性粒细胞、单核吞噬细胞、肥大细胞和NK细胞表面,属于粘附分子整合素家族成员(参见附录2),其配体为iC3b。主要功能是参与细胞粘附作用,从而介导一系列生理与病理过程,如CR3可介导吞噬细胞与iC3b包被的微生物或颗粒的粘附,促进吞噬作用,诱导呼吸爆发,促进趋化作用。
4. CR4 (CD11c) CR4是iC3b及C3dg受体,其细胞分布及功能均与CR3相似。
5. CR5 CR5是C3dg和C3d受体,分布于中性粒细胞及血小板表面。主要功能是处理带有iC3b的免疫复合物。
在补体系统激活过程中,可产生多种补体成分的复合物和游离的补体裂解片断,其生物学作用如下。
一、溶解靶细胞
补体系统激活后能溶解多种靶细胞,包括红细胞、白细胞、血小板、细菌、支原体、具有包膜的病毒和某些肿瘤细胞等。在经典途径中,靶细胞由特异性抗体选择;在替代途径中,靶细胞由其表面化学组成决定。例如,革兰氏阳性菌对补体溶解的敏感性明显低于革兰氏阴性菌,可能是由于此类细菌细胞壁缺少脂质双层的外膜、无补体受体所致。这种溶解靶细胞的作用,可由抗体协助完成,也可由补体单独产生。补体系统的溶解活性是机体抗感染机制之一。如果靶细胞是自身细胞,则可损伤自身组织,临床上所见的因药物或血型不符的输血引起的免疫性溶血,就是补体溶解红细胞所致。
二、调理作用
补体裂解产物(C3b、C4b)与细胞或其他颗粒性物质结合,可促进吞噬细胞对其吞噬,称为补体的调理作用(opsonization)。C3b的氨基端可与靶细胞结合,羧基端可与带有C3b受体的吞噬细胞结合。这样,C3b在靶细胞(或免疫复合物)和吞噬细胞间作为桥梁使两者连接起来,从而促进吞噬作用。补体成分C3b、C4b、iC3b均有调理作用,这种调理作用在机体的抗感染过程中具有重要意义。
三、免疫粘附与清除免疫复合物
免疫粘附(immune adherence)是指抗原抗体复合物激活补体后,可通过C3b或C4b粘附于具有CR1的红细胞、血小板或某些淋巴细胞上,形成较大的聚合物,易被吞噬细胞吞噬和清除。免疫粘附在抗感染免疫和免疫病理过程中具有重要意义。
补体成分的存在,可减少免疫复合物的产生,并能使已生成的复合物溶解,发挥自我稳定作用,借以避免因免疫复合物过度生成和沉积所造成的组织损伤。已经证实,C3b可嵌入免疫复合物的网格结构,与Ig分子结合,致使抗体与抗原之间的亲和力降低,复合物中的一部分抗原与抗体分离,导致复合物变小,易于排出和降解。此外,免疫复合物可通过C3b介导的免疫粘附作用结合于红细胞上,随血液进入肝和脾脏,被吞噬细胞吞噬和清除。循环中的红细胞数量大,受体丰富,因此是清除免疫复合物的主要参与者。
四、中和及溶解病毒
病毒与相应抗体结合后,在补体的参与下,可显著增强抗体对病毒的中和作用。其机理可能是直接溶解有包膜的病毒,阻止病毒对易感细胞的吸附和穿入;或干扰病毒在细胞中增殖。近年发现,C型RNA病毒可不依赖抗体的参与,而能被灵长类动物新鲜血清所溶解,这种病毒溶解现象与病毒包膜上存在C1特异性受体有关。
五、炎症介质作用
1.激肽样作用 C2裂解所产生的小分子片段C2b具有激肽样作用,能增加血管通透性,引起炎症性充血,故称为补体激肽。遗传性血管神经性水肿症即因先天缺乏C1INH,血中C2b增高而导致水肿。
2.过敏毒素作用 C3a、C5a均具有过敏毒素作用,可使肥大细胞、嗜碱性粒细胞释放组胺、白三烯及前列腺素等介质,有增加毛细血管通透性,引起血管扩张、平滑肌痉挛、局部水肿等作用。它们的过敏毒素作用可被抗组胺药物所阻断。
3.趋化作用 C3a、C5a和C5b67有趋化因子的活性,能吸引中性粒细胞和单核-巨噬细胞等向炎症部位聚集,发挥吞噬作用,增强炎症反应。
补体成分及其裂解产物的生物活性
补体成分或裂解产物 生物活性 作用机制
C1-C9 嵌入细胞膜的磷脂双层结构中,使细胞膜穿孔,细胞内容物渗漏
C3b、C4b、iC3b 调理作用 与细菌或细胞结合,使之易于被吞噬细胞吞噬
C3b 免疫粘附 与免疫复合物结合后粘附于红细胞或血小板,使免疫复合物易被吞噬
C1q、C4 中和、溶解病毒 与某些RNA肿瘤病毒直接结合
C2b 补体、激肽 增强血管通透性
C3a、C5a、C4a 过敏毒素 与肥大细胞或嗜碱性粒细胞结合,释放组胺等介质,使毛细血管扩张
C3a、C5a、C567 趋化因子 借其梯度浓度吸引中性粒细胞及单核巨噬细胞
一、补体的遗传缺陷
几乎所有补体蛋白成分都可发生遗传缺陷。遗传性血管神经性水肿症是一种较为常见的补体缺陷病,为常染色体显性遗传。本病85%患者缺乏C1INH。由于C1INH缺陷,C1的活化得不到有效的控制,致使C4和C2消耗增多,C2的裂解产物C2b具有激肽样活性,能使血管扩张,毛细血管通透性增高,从而引起皮肤和粘膜水肿,严重的喉头水肿可导致窒息死亡。
二、血清补体水平与临床疾病
正常人血清中补体的含量相对稳定,但在患某些疾病时,补体蛋白的含量可显著降低,出现低补体血症。主要有以下几方面原因:消耗增多:主要见于SLE、冷球蛋白血症、自身免疫性溶血性贫血、类风湿性关节炎、链球菌感染后肾小球肾炎、同种异体移植排斥反应等疾病;大量丧失:多见于大面积烧伤、大出血及肾病综合征;合成不足:多见于急、慢性肝炎,肝硬化或肝癌患者。相比而言,补体成分的增高多见于组织损伤和感染性疾病的早期和恢复期。某些肿瘤患者可表现为高补体血症,但其生物学意义不明。
三、补体与Ⅱ、Ⅲ型超敏反应
补体系统的激活,尚可引起病理性免疫应答而导致机体组织的损伤,这种免疫病理现象属于Ⅱ型或Ⅲ型超敏反应。
→如果您认为本词条还有待完善,请 编辑词条
词条内容仅供参考,如果您需要解决具体问题
(尤其在法律、医学等领域),建议您咨询相关领域专业人士。
4